Лечение отложенных осложнений: гранулемы
Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) 17 лет назад, в 2002 г., было одобрено применение филлеров на основе стабилизированной гиалуроновой кислоты (ГК) с целью омоложения и устранения дисгармоний лица. С тех пор количество процедур с использованием стабилизированной ГК неуклонно растет. По данным ASAPS (Американское общество эстетических пластических хирургов), только за 2017 г. на территории США было проведено более 1,3 млн инъекций филлеров на основе стабилизированной ГК. За эти 17 лет стабилизированная ГК показала себя как один из самых безопасных и минимально иммуногенных наполнителей. Но главным ее преимуществом считают наличие антидота – фермента гиалуронидазы, что и позволило филлерам на основе стабилизированной ГК занять лидирующие позиции среди всех биодеградируемых наполнителей на рынке эстетической медицины.
Впечатляющее число проведенных инъекций, расширение показаний и зон коррекции, появление новых препаратов и использование их больших объемов, наслаивание филлеров разных торговых марок и длительная повторная терапия – все это требует обновления клинических рекомендаций для профилактики и лечения осложнений, возникающих после проведения процедур контурной инъекционной пластики (КИП) [2–4]. Rohrichet с соавт. предложил подразделять осложнения на ранние, поздние и отсроченные, но некоторые авторы предлагают иную классификацию:
– немедленные осложнения, возникающие в течение 24 часов после проведения процедуры КИП;
– ранние, возникающие от 24 часов до 4 недель после процедуры КИП;
– отсроченные, возникающие спустя 4 недели и до 1 года после проведенной процедуры.
Ранняя инфекция обычно напрямую связана с нарушением правил асептики и антисептики, а также несоблюдением пациентом общих рекомендаций после проведенной процедуры и чаще всего вызывается Staphylococcus aureus и Streptococcus pyogenus. Поздняя же инфекция, возникающая спустя четыре недели после процедуры, с большей вероятностью связана с формированием бактериальной биопленки, появляющейся вследствие загрязнения филлера Staphylococcus epidеrmidis, Staphylococcus
aureus и P.acnes.
В связи с появлением новой концепции о биопленке поздние осложнения воспалительного характера получили название воспалительной гранулемы инородного тела (ВГИТ). Сообщалось, что даже незначительное загрязнение ГК бактериями достаточно для развития биопленки. Было показано, что пациенты с отсроченными воспалительными осложнениями имели бактериальную флору кожи с преобладанием потенциально патогенных бактерий.
К факторам, способствующим возникновению биопленки, следует отнести любые воспаления кожи, травмы, инфекции периодонта и синуситы. В мировой литературе сообщалось о связи между определенными факторами образа жизни и риском возникновения отсроченных бактериальных осложнений. Было отмечено, что пациенты, ведущие активный образ жизни, посещающие бассейны, сауны, тренажерные залы, имеющие домашних животных, принимающие гормональную заместительную терапию в постклимактерическом периоде, а также те, кто не принимал антибиотикотерапию в последние 12 месяцев после КИП, менее подвержены отсроченным воспалительным осложнениям. Это связано с поддержанием общего иммунитета и разнообразием физиологической микрофлоры.
Биопленка представляет собой совокупность бактерий одного или нескольких штаммов, прикрепленных друг к другу в трехмерной структуре на поверхности наполнителя, который является инородным телом (имплантатом) в подкожно-жировой клетчатке. Толщина биопленки варьирует от 5 до 1200 мкм, что весомо затрудняет взятие образцов для микробиологического метода культивирования и ведет к ложноотрицательным результатам исследования.
Снаружи она покрыта полимерным матриксом – гликокаликсом, который защищает ее от иммунных клеток и способствует антибиотикорезистентности. Сформировавшиеся биопленки могут годами находиться в состоянии покоя. Активация же инфекции может быть вызвана ятрогенными манипуляциями, травмой, снижением общего иммунитета, обострением хронических заболеваний. В анамнезе пациентов с ВГИТ эндодонтические и косметологические процедуры, герпесвирусные инфекции, а также острые респираторные заболевания были описаны за несколько дней до появления первых симптомов.
Симптоматика
Первичными жалобами пациентов будут отечность, гиперемия, уплотнение тканей и болезненность в зоне введения филлера. Если на начальном этапе не проводится надлежащая терапия, могут образовываться свищи и фистулы с гнойным содержимым.
Ложноотрицательные по культуре микробиологические исследования воспринимаются многими специалистами как аллергическая реакция по замедленному типу, что приводит к назначению антигистаминных и стероидных препаратов, усугубляющих клиническую картину. Основными аргументами в пользу ВГИТ являются признаки воспаления (отек, гиперемия, болезненность и местное повышение температуры тканей в области введения имплантата), длительный период времени (от четырех недель до нескольких лет) после КИП, а также неэффективность стероидной терапии.
В пользу бактериальной биопленки будет говорить резистентность ко многим антибактериальным препаратам. Таким образом, отсроченные инфекции, связанные с биопленкой, напоминают хронические рецидивирующие заболевания, устойчивые к обычному лечению антибактериальными препаратами, и могут привести к обезобра-
живанию пациента.
В связи с этим в 2014 г. ESCMID (Европейское общество клинической микробиологии и инфекционных заболеваний) дало следующие рекомендации по лечению инфекций, связанных с имплантацией инородного тела:
1) обширная антибиотикотерапия должна включать как минимум два препарата, направленных против грамположительных и грамотрицательных штаммов;
2) длительность антибактериальной терапии минимум три недели;
3) удаление зараженного имплантата (его сохранение возможно при положительной клинической картине после антибиотикотерапии и отсутствии рецидивов в течение последующих двух лет).
Основываясь на этих рекомендациях, в 2019 г. Wojciech Marusza и Irina Netsvyetayeva предложили так называемую M&N-терапию.
M&N-терапия
M&N-терапия включает в себя:
1) санацию гнойного содержимого и остатков сшитой ГК 2 раза в неделю до полного разрешения (при наличии гнойного содержимого следует направить пациента на консультацию к челюстно-лицевому хирургу);
2) комбинированную антибиотикотерапию: моксифлоксацин per os по 400 мг 2 раза в сут. + кларитромицин per os по 500 мг 2 раза в сут. в течение 14–21 дня, до полного разрешения клинической симптоматики;
3) местное введение гиалуронидазы в очаг поражения 2 раза в неделю до полного разрешения клинической симптоматики. Следует отметить, что перед введением фермента гиалуронидазы необходим тест на аллергическую реакцию (введение подкожно 20 Ед гиалуронидазы с последующим наблюдением в течение 30 мин). Результаты теста следует оценивать спустя 72 часа. Также перед введением фермента в очаг поражения следует убедиться при помощи УЗ-диагностики в отсутствии гнойного содержимого;
4) терапию пробиотиками.
Гиалуронидаза ни в коем случае не должна вводиться при наличии гноя в период активной инфекции, так как это может способствовать распространению инфекции в соседние ткани.
Моксифлоксацин относится к группе фторхинолонов. В отличие от ципрофлоксацина он проникает в биопленочную среду, проявляет свои бактерицидные свойства против грамположительных и грамотрицательных аэробных бактерий, а также против анаэробов.
Кларитромицин является полусинтетическим макролидом с бактерицидными свойствами в отношении грамположительных и атипичных бактерий, обладает уникальным свойством разрушать гликокаликс биопленки и уничтожать биопленочные структуры независимо от типа бактерий, которыми они образованы.
Gander S. с cоавт. сообщил, что комбинация моксифлоксацина и кларитромицина в значительной мере увеличивает деструктивное действие на биопленку.
Критериями положительной терапии является отсутствие симптомов бактериальной инфекции (отек, боль,гиперемия, уплотнения, флюктуация и выделение гноя) в месте введения сшитой ГК и рецидивов в течение последующих двух лет.
Ряд авторов считают, что в случае положительной терапии повторная коррекция филлерами на основе стабилизированной ГК возможна спустя два месяца.
Клинический случай
В клинику обратилась пациентка С. 38 лет с жалобами на появление отека, легкой гиперемии и болезненности в зоне введения филлера на основе стабилизированной ГК спустя шесть месяцев после проведения процедуры КИП в области губ (рис. 1).
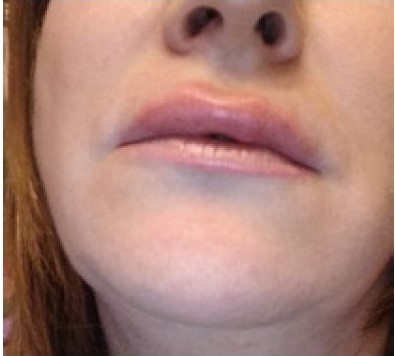
Рисунок 1. Пациентка С., 38 лет, обратилась с жалобами на появление отека, легкой гиперемии и болезненности в зоне введения филлера на основе стабилизированной ГК спустя шесть месяцев после проведения процедуры КИП в области губ.
Пациентка связывает появление данных симптомов с переохлаждением. После осмотра был поставлен предварительный диагноз ГВИ (герпесвирусная инфекция) и назначено лечение:
1) валацикловир per os по схеме;
2) ацикловир мазь местно.
Через 3 дня противовирусной терапии пациентка, не увидев положительной клинической картины (рис. 2), обратилась в КВД по месту жительства.
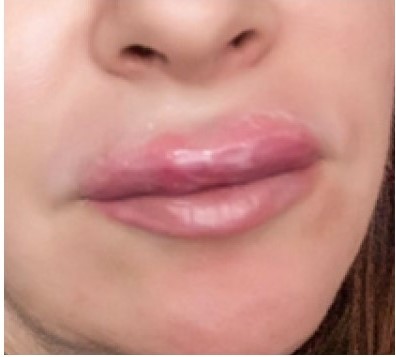
Рисунок 2. Пациентка С. через три дня противовирусной терапии. Положительной картины не наблюдается
Назначено следующее лечение:
1) валацикловир по схеме продолжить;
2) тетрациклин мазь местно;
3) левомеколь мазь местно чередовать;
4) ципролет 500 мг 2 раза в сут № 5;
5) бифидумбактерин форте.
Спустя пять дней на фоне рекомендованного лечения у пациентки сформировались фистулы с истечением гноя в области верней губы, распространение процесса на все зоны, куда был ранее введен филлер (рис. 3) (области нижней губы, носогубных складок и подкомиссурального треугольника). Поставлен диагноз ВГИТ.
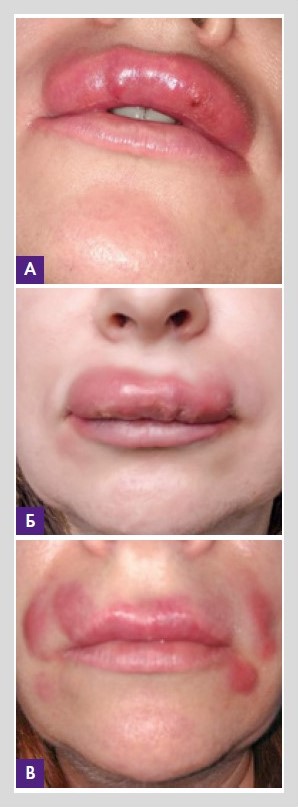
Рисунок 3. Спустя пять дней на фоне рекомендованного лечения у пациентки сформировались фистулы с истечением гноя в области верхней губы (А, Б), распространение процесса на все зоны, куда был ранее введен филлер (В)
Рекомендована терапия по протоколу M&N:
1) моксифлоксацин per os по 400 мг 2 раза в сут + кларитромицин per os по 500 мг 2 раза в сут № 14;
2) левомеколь мазь местно;
3) бифидумбактерин форте;
4) рекомендована УЗ-диагностика периоральной области;
5) рекомендована консультация ЧЛХ.
При осмотре пациентки на 4, 8 и 13-й день (рис. 4–6) рекомендуемой терапии наблюдается положительная клиническая симптоматика.
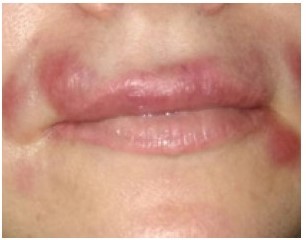
Рисунок 4. На четвертый день терапии M&N
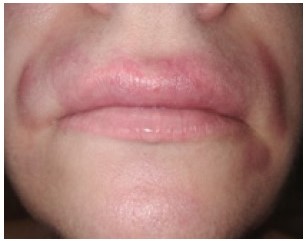
Рисунок 5. На восьмой день терапии M&N
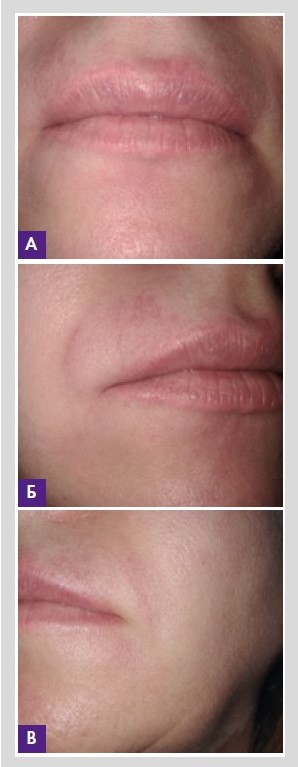
Рисунок 6. На 13-й день терапии M&N
По данным УЗ-диагностики на 13-й день лечения (рис. 7): эхографические признаки воспалительных измененных тканей носогубных областей, верхней губы и губоподбородочной области слева (наиболее вероятно, по типу гранулематозного воспаления на фоне проведенных ранее инъекций дермальных филлеров). УЗ-признаки лимфаденита подподбородочной и поднижнечелюстных областей, стихание явлений воспаления.
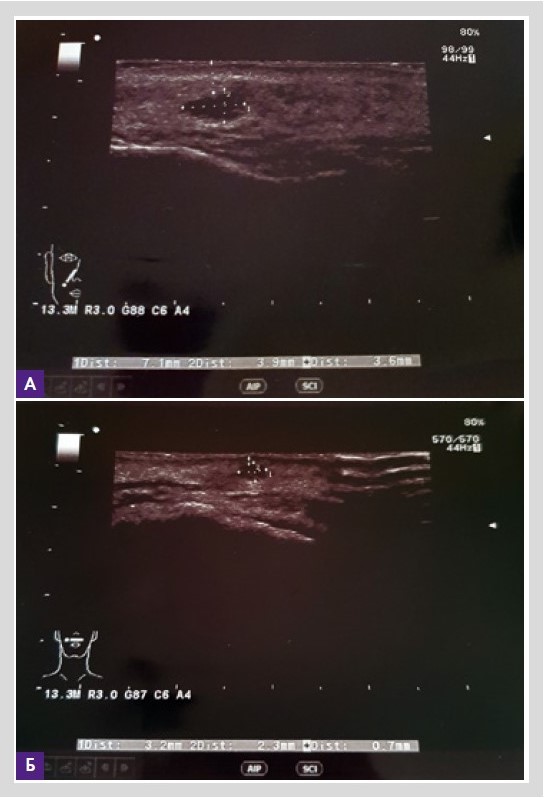
Рисунок 7. (А и Б). Заключение УЗИ перед введением фермента гиалуронидазы. Эхографические признаки воспалительных измененных тканей носогубных областей, верхней губы и губоподбородочной области слева (наиболее вероятно – по типу гранулематозного воспаления на фоне проведенных ранее дермальных инъекций филлеров). УЗ-признаки лимфаденита подподбородочной и поднижнечелюстных областей, стихание явлений воспаления
На 14-й день терапии было принято решение о введении фермента гиалуронидазы и продлении антибиотикотерапии до 21 дня (рис. 8).

Рисунок 8. На пятый день после введения фермента гиалуронидазы
И в заключение хочется сказать, что ВГИТ может возникнуть при любом кожном наполнителе, и на 100% никто не застрахован от этого тяжелого осложнения. Подробный сбор анамнеза пациента, выявление и лечение сопутствующих заболеваний еще до проведения КИП, соблюдение правил асептики и антисептики, а также рекомендаций по реабилитационному периоду и образу жизни пациентов после проведенной процедуры контурной инъекционной пластики поможет таких случаев избежать.
Источник:
Бизер М. Б. Воспалительные гранулемы инородного тела как отсроченные осложнения инъекционной контурной пластики. Клинический случай//Метаморфозы.- сентябрь 2019.-№27. С. 32- 36
прочитано
23107
раз